野球肘には様々な種類があり、大きく分けて内側型、外側型、後方型があります。
また大人と子供では負担のかかり方は同じでも組織の強さが違うため、野球肘といっても分けて考える必要があります。
大人と子供で障害が発生する部分が変わるのは、大人は骨が強いので靭帯に負担がかかり、子供は靭帯などの軟部組織を傷めることは少なく、骨端核や骨端線に負担をかけます。
治療法もそれぞれ違いますが、共通していえるのは負担がかかる動作を改善していかないとまた同じ部位を傷めるということです。
安静にしていれば患部は回復するものでも、投げたらまた同じではいけないので、負担をかけた要因となっているものにアプローチします。
そうではなく手術が必要なものもあります。関節鏡などの侵襲の少ない手術もあります。まずはどのタイプの野球肘かを評価して、適切な治療を選択することが大事です。

肘関節には上腕骨、橈骨、尺骨の3つの骨があり、内側と外側にこれらをつなぐ靭帯があります。
内側型の野球肘は、ボールを投げるときの牽引力により骨や靭帯が引っ張られて裂離骨折や靭帯損傷などが起こるものです。肘が痛いといって来院されるなかで最も多いものです。遠投などの一回の強い外力で発生することがあります。
外側型の野球肘では圧迫により軟骨や骨が摩耗します。これは先に内側の野球肘で肘の安定性が損なわれたせいで起こるものもありますす。
早期に発見できれば問題なく治るのですが、レントゲンに写らないこともあるので注意が必要です。超音波画像観察装置だと早期の発見ができます。外側型の野球肘は痛みがなく進行していくものなので早期発見早期治療が重要です。
後方では骨同士の衝突で疲労骨折が起こったり、骨や軟骨が欠けたり骨棘ができたりします。
引っ張られる部分の腱の炎症が起きることもあります。
肘を伸ばす動作を繰り返すことで骨同士が衝突して骨のかけら(関節ネズミ)ができたりすることで曲げ伸ばしが徐々にできなくなってしまうものもあります。
速い球を投げたり、遠投などでは一回の投球での肘にかかる負担が大きいです。ボールを投げるときの肘への負担はレイトコッキング期だとボール150個分の負担がかかるそうです。カゴ満杯よりも大きい負荷が手に乗っかっているのです。当然、球数が多くなると負担が増えます。肘の負担は一回の負荷×投球数なので、一回の負荷が大きければ一発で傷めることもありますし、弱い力で投げてても球数が多ければいずれ傷めます。
僕は球数制限賛成派です。

胸郭出口症候群は、腕神経叢の圧迫あるいは牽引による神経・血管症状を主体とする疾患です。
胸郭出口症候群は解剖学的な異常からなる場合と、機能的な障害からなる場合があります。解剖学的な異常による場合は、徒手療法では効果が得られることは少なく、手術が選択されることが多いです。
機能的な障害により症状が出ている場合の多くは、普段の姿勢・スポーツ動作などの影響で出ることが多いので、筋のリラクセーションや運動療法などにより改善を目指します。
競技選手においては神経・血管症状があるということは当然パフォーマンスにも影響してくるので、早期の発見が重要です。
胸郭出口症候群の牽引型の肩甲骨は、外転・下方回旋位にあり、僧帽筋中部線維・下部線維の機能不全状態の、いわゆるなで肩の人に多くみられます。
牽引型の特徴は、荷物を持つとより症状が悪化することです。これは、肩甲骨を内転位に保つことができればラクになります。このことから装具療法も有効な治療法の一つですが、装具に頼れば筋肉は弱くなっていくので装具と併用するのが良いでしょう。運動療法では、肩甲骨の位置異常を変えるための筋のリラクセーションや僧帽筋中部・下部線維の筋力訓練をします。
牽引型の場合は腕神経叢の牽引ストレスを減らすことが重要です。
野球をやっている人にも胸郭出口症候群はみられます。
その前に肘や肩の不調を訴えて来院することが多いのですが、肩肘の痛みは当然局所が傷んでいるのですが、機能的にみていくと根っこの部分の肩甲骨の位置異常・機能不全が多くみられるのです。
肩甲帯の機能を支配する腕神経叢について書いていきます。
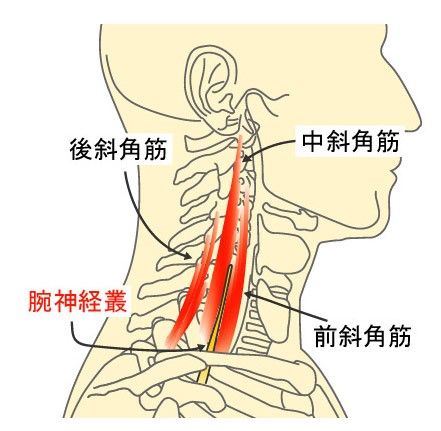
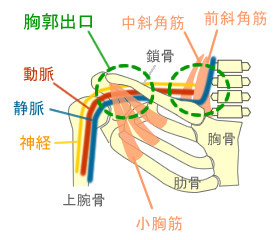
腕神経叢は、C5~Th1までの神経根が椎間孔を出た後、頚の筋の間、鎖骨と肋骨の間、小胸筋の下を通って手にいきます。腕神経叢がこの部位で、神経、動・静脈が絞扼された状態を胸郭出口症候群といいます。
最初に腕神経叢絞扼がされる部位が斜角筋隙で、前壁が前斜角筋、後壁が中斜角筋で構成されています。
よくあるのが、パソコンの使用時などの不良姿勢で前斜角筋と中斜角筋の緊張が高くなると、前壁と後壁の間は狭くなります。斜角筋は第一肋骨にも付着しているので、第一肋骨が引き上げられることでさらに斜角筋隙は狭くなり腕神経叢が圧迫されます。
ここで腕神経叢が圧迫された状態を斜角筋症候群といいます。
鎖骨下動脈も斜角間隙を通過しますが、鎖骨下静脈は前斜角筋の前を通過するので鎖骨下静脈は圧迫されません。
次の絞扼部位は肋鎖間隙で、斜角筋隙を通過した腕神経叢と鎖骨下動脈は、上が鎖骨、下が第一肋骨で構成された骨性のトンネルを通過します。。また、斜角筋隙を通過しなかった鎖骨下静脈も、肋鎖間隙は通過します。
なで肩姿勢のように鎖骨が下制した状態では、トンネルが狭くなり、腕神経叢と鎖骨下動・静脈は圧迫されます。
腕を上げて鎖骨が回旋した場合は、トンネルの前壁を構成する肋鎖靭帯も後ろに移動するのでさらにトンネルは狭くなり、腕神経叢と鎖骨下動・静脈は圧迫されます。
このトンネルで絞扼された状態を肋鎖症候群といいます。
最後の絞扼部位が小胸筋下間隙です。このトンネルは、上が烏口突起に付着する小胸筋で構成され、下が烏口鎖骨靭帯で構成される線維性トンネルです。
肩関節を外転させると、腕神経叢と鎖骨下動・静脈はこのトンネルを支点に向きが変わります。そのとき、腕神経叢と鎖骨下動・静脈に小胸筋が支点となり負荷がかかります。このように、肩関節を外転することで腕神経叢の絞扼が生じる症候群を過外転症候群といいます
胸郭出口症候群は、大人だけのものではなく小学生でもなることがあります。
大人子ども関係なく、野球をやっている人には投球側の肩甲骨の位置異常が多くみられます。これについては僕もいろいろ話を聞いてきましたが、頸反射を使うことにより頸部の筋の緊張が高くなり絞扼が起きて肩甲骨の動きを支配する筋の機能が落ちるのではないかと思っています。
今までどんな話があったかというと、ピッチャーは非投球側でバッグを持つから投球側の腹斜筋によって側屈がおきて肩甲骨の位置が下がっている説、投球時の身体を捻るのが外腹斜筋の作用で外腹斜筋と前鋸筋は筋連結があるから引っ張られて肩甲骨が下がる。などですが、斜角筋の緊張を落とすと肩甲骨の位置が上がってくることが多いので斜角筋っぽいです。もちろん他にもありますが。
なのでそれらの可能性を考慮しながら評価を進めていきます。
肘痛、肩痛が出たら胸郭出口症候群の可能性を初めから考えた方がいいかもしれません。
なぜなら肩肘の障害は肩甲骨の位置の異常に起因するものが少なくないからです。スポーツ活動時の肩痛・肘痛を主訴に受診した約15%に胸郭出口症候群があったとするデータもあります。
上手な子ほど頸部の伸張反射を活用しています。と同時に頸部の筋の緊張も高くなりやすいといえます。
日ごろから頚回り、肩甲骨周りのケアをしておきたいものです。
離断性骨軟骨炎は成長期に起こる野球肘の一つです。
投球動作のコッキング~加速期にかけて生じる肘関節外反ストレスと腕橈関節の回旋ストレスによる圧迫剪断力がおもな原因です。野球では上腕骨小頭部の前方部に発生が最も多く、体操選手だと上腕骨小頭部の下部に多いです。これはストレスがかかる肢位が違うために起こります。
軟骨の摩耗、亀裂、剥離、欠損と進行していき、肘関節の曲げ伸ばしがしにくくなったり、関節遊離体(ネズミ)によるロッキングが起こることもあります。
様々な原因が考えられていますが、栄養障害、内分泌異常などの内的要因に投球時の繰り返されるストレスといった外的要因が加わって発生するという説が有力です。
サッカーでもみられるので、もはやなんなのさの様相を呈しています。
嫌煙家の僕としては受動喫煙が原因説を支持していますが、まぁこれも含めてということでしょう。
発育の個人差もありますが、一般的には10~11歳頃に多くみられます。
最初は内側側副靭帯の損傷から始まり、外反制動性が弱い状態で投球を継続していると、腕撓関節の関節面に強い圧縮とせん断荷力が加わり離断性骨軟骨炎を発症します。
いきなり外側型の野球肘を発症することはなく、まず内側の損傷があり、その後、不安定性のため外側型を発症していくということです。
肘外側の圧痛や腫脹がみられます。レントゲンでは肘関節4方向から撮影して正面像ではとらえられない病変を探しますが、軟骨障害はレントゲンで変化が認められる状態だとすでに進行期なので、超音波画像観察装置を用いて早期に軟骨の状態を把握することが重要です。
野球肘のガンとおっしゃる先生もいて、要は、なりたてに気づくことは少なく痛みが出たときはかなり進行しているということです。
病期の把握は治療上特に重要で、レントゲンでは病期を透亮期,分離期、遊離期の三期に分類します。
スポーツだけでなく、日常生活に支障をきたすこともあることを考慮すると、離断性骨軟骨炎の早期発見・早期治療が重要になります。
透亮期では投球禁止やシーネでの固定も有効ですが、分離期、遊離期、3ヶ月以上の安静治療にて良くならない場合は手術を考慮します。
固定を外した後は上腕骨小頭関節面にストレスを加えないことと、生理的な関節運動を心掛けながら軟部組織の拘縮、関節可動域の訓練をしていきます。
野球肘は、投球に伴う肘関節の外反負荷の増強が関与していて、これには内側側副靭帯の損傷、内側側副靭帯の緩さ、付着部の延長などにより外反負荷を制動する組織が破綻しているために痛みがでます。
これらを運動療法で修復することは不可能ですが、内側側副靭帯と同じく上腕骨内側上顆から起始する筋群の筋力強化を実施することで外反制動作用を得ることができると考えられます。
内側上顆には、長掌筋、橈側手根屈筋、円回内筋、尺側手根屈筋、浅指屈筋の5つの筋があります。これらの筋は共通の起始腱をもち、筋力強化をすることが野球肘の運動療法では重要となります。

投球フォーム指導では、アクセレレーションにおける肘下がりなど、過度な外旋ストレスで上腕骨小頭・橈骨頭に圧迫ストレスが加わらないよう指導します。
ただ肘へのストレスはボールの速さに比例していて、草野球のおっさんの全力の100km/時とプロ野球選手の軽く投げた130km/時だとおっさんの方が負担が少ないのです。意外ですが。
肘は治りやすいけど再発しやすいといえます。
投げられるようになることを治ったとするならば割と早く復帰できるともいえますが、緩さを残していたりとか、付着部の延長により外反制動性が損なわれた状態で投げ続けると外側型の野球肘(離散性骨軟骨炎)へと進行していきます。
しっかり治しましょうだし、そもそも傷めないようにしましょうなんですが、傷めたくてやる人もいないわけで。
予防としては全力投球するなです。
ジュニア期に見逃してはいけないものに離断性骨軟骨炎があります。
離断性骨軟骨炎は、成長期の脆弱な軟骨下骨および骨端軟骨が剥離する疾患をいいます。
10歳前後の骨化進展期に多くみられます。
外側型の野球肘を指しますが、内側型の野球肘を我慢して、だましだましやった結果なることが多いです。
なので、肘の内側が痛くなったらすぐに練習を中止して、しかるべき処置をしましょう。
発症のメカニズムは外反ストレスと、肘外側の圧迫、せん断力が主な要因です。
レイトコッキング期(ボールを放すちょっと前、一番胸が張られているとき)に
これらのストレスがかかります。
前腕屈筋群を上手く使えないのも要因とされています。

軟骨障害はレントゲンで変化がみられる頃には進行期であるため、
超音波画像観察装置を用いて早期に発見することが大切です。
早期例ではシーネ固定などの保存療法が有効ですが、
3か月以上の安静治療でよくならない例では手術が選択されることもあります。

子どもが転びそうになった時や、だだをこねて付いてきてくれない時など、つい子どもの手を引っ張ってしまうことはありませんか?
肘内障は2~6歳に多く見られます。
受傷機序は親と手をつないでいて転びそうになったのを親が手を引っ張った際に発生するケースが多いです。
腕をまったく動かさなくなるので、肩が外れたと言って来院するケースが多いです。
手首に湿布を貼って来たケースもありました。
強く握ったので手首の負傷と思ったようです。
整復自体は比較的容易にできます。

小児期の肘の内側上科顆靭帯付着部の剥離骨折はリトルリーガーズエルボーと呼ばれます。
小児期は剥離骨折が完全に治癒していなくても数週間で痛みがなくなることがあるので治ったと思いがちですが、青年期になってより力強い投球をするようになると、内側の不安定性のため痛みが出てくることがあります。
靭帯部分の損傷は中学生以降に出てくることが多いです。
中学生、高校生では慢性型が多いのに対し、大学生以上になると急性型が多くなります。

野球肘。
11歳の子は肘内側の投球障害有病率が48.7%、
12歳では40.9%にもなるそうです。
肘内側の障害は発症から1週間以内に治療を開始すると100%痛みがなくなるといわれています。
逆をいうと1週間すぎてからでは治りが遅くなるといえます。
違和感を感じたらすぐに対処しましょう。

テニスのバックハンドで発生することが多いとされているのでテニス肘とも呼ばれます。
その他にも順手でバーベルを握ると痛い、タオルを絞ると痛いなどの訴えで来院されることも多いです。
共通するのは手関節の背屈動作で痛みがでるということです。
これは短撓側手根伸筋起始部(上腕骨外側上顆)に炎症、微細断裂、変性が生じていると考えられています。