離断性骨軟骨炎は成長期に起こる野球肘の一つです。
投球動作のコッキング~加速期にかけて生じる肘関節外反ストレスと腕橈関節の回旋ストレスによる圧迫剪断力がおもな原因です。野球では上腕骨小頭部の前方部に発生が最も多く、体操選手だと上腕骨小頭部の下部に多いです。これはストレスがかかる肢位が違うために起こります。
軟骨の摩耗、亀裂、剥離、欠損と進行していき、肘関節の曲げ伸ばしがしにくくなったり、関節遊離体(ネズミ)によるロッキングが起こることもあります。
様々な原因が考えられていますが、栄養障害、内分泌異常などの内的要因に投球時の繰り返されるストレスといった外的要因が加わって発生するという説が有力です。
サッカーでもみられるので、もはやなんなのさの様相を呈しています。
嫌煙家の僕としては受動喫煙が原因説を支持していますが、まぁこれも含めてということでしょう。
発育の個人差もありますが、一般的には10~11歳頃に多くみられます。
最初は内側側副靭帯の損傷から始まり、外反制動性が弱い状態で投球を継続していると、腕撓関節の関節面に強い圧縮とせん断荷力が加わり離断性骨軟骨炎を発症します。
いきなり外側型の野球肘を発症することはなく、まず内側の損傷があり、その後、不安定性のため外側型を発症していくということです。
肘外側の圧痛や腫脹がみられます。レントゲンでは肘関節4方向から撮影して正面像ではとらえられない病変を探しますが、軟骨障害はレントゲンで変化が認められる状態だとすでに進行期なので、超音波画像観察装置を用いて早期に軟骨の状態を把握することが重要です。
野球肘のガンとおっしゃる先生もいて、要は、なりたてに気づくことは少なく痛みが出たときはかなり進行しているということです。
病期の把握は治療上特に重要で、レントゲンでは病期を透亮期,分離期、遊離期の三期に分類します。
スポーツだけでなく、日常生活に支障をきたすこともあることを考慮すると、離断性骨軟骨炎の早期発見・早期治療が重要になります。
透亮期では投球禁止やシーネでの固定も有効ですが、分離期、遊離期、3ヶ月以上の安静治療にて良くならない場合は手術を考慮します。
固定を外した後は上腕骨小頭関節面にストレスを加えないことと、生理的な関節運動を心掛けながら軟部組織の拘縮、関節可動域の訓練をしていきます。
野球肘は、投球に伴う肘関節の外反負荷の増強が関与していて、これには内側側副靭帯の損傷、内側側副靭帯の緩さ、付着部の延長などにより外反負荷を制動する組織が破綻しているために痛みがでます。
これらを運動療法で修復することは不可能ですが、内側側副靭帯と同じく上腕骨内側上顆から起始する筋群の筋力強化を実施することで外反制動作用を得ることができると考えられます。
内側上顆には、長掌筋、橈側手根屈筋、円回内筋、尺側手根屈筋、浅指屈筋の5つの筋があります。これらの筋は共通の起始腱をもち、筋力強化をすることが野球肘の運動療法では重要となります。

投球フォーム指導では、アクセレレーションにおける肘下がりなど、過度な外旋ストレスで上腕骨小頭・橈骨頭に圧迫ストレスが加わらないよう指導します。
ただ肘へのストレスはボールの速さに比例していて、草野球のおっさんの全力の100km/時とプロ野球選手の軽く投げた130km/時だとおっさんの方が負担が少ないのです。意外ですが。
肘は治りやすいけど再発しやすいといえます。
投げられるようになることを治ったとするならば割と早く復帰できるともいえますが、緩さを残していたりとか、付着部の延長により外反制動性が損なわれた状態で投げ続けると外側型の野球肘(離散性骨軟骨炎)へと進行していきます。
しっかり治しましょうだし、そもそも傷めないようにしましょうなんですが、傷めたくてやる人もいないわけで。
予防としては全力投球するなです。
昨日はBC PROJECTさん主催の愛知医大 岩堀先生のセミナーを受講させていただきました。
今回の講演テーマは「野球肩・野球肘の診かた・治し方」でした。
以前に岩堀先生が元プロ野球選手の桑田さんに長く現役を続けられた理由を聞いたところ、「他の有望な選手が脱落していった」といっていたそうです。
これは他の選手がケガのため野球を続けることができなくなったことを意味しています。

岩堀先生のところにも連日、肩や肘に傷めた選手が訪れるそうです。
投球フォームの不良に起因するものももちろんあるのですが、オーバーユースやコンディション不良(不良姿勢や筋力、柔軟性不足)に起因するものも多く見られるようです。
そんなに難しい方法でなくてもケガを予防する方法はあります。
せっかくの才能をいかんなく発揮するためにも日頃のケアを怠らないようにしたいものです。

ジュニア期に見逃してはいけないものに離断性骨軟骨炎があります。
離断性骨軟骨炎は、成長期の脆弱な軟骨下骨および骨端軟骨が剥離する疾患をいいます。
10歳前後の骨化進展期に多くみられます。
外側型の野球肘を指しますが、内側型の野球肘を我慢して、だましだましやった結果なることが多いです。
なので、肘の内側が痛くなったらすぐに練習を中止して、しかるべき処置をしましょう。
発症のメカニズムは外反ストレスと、肘外側の圧迫、せん断力が主な要因です。
レイトコッキング期(ボールを放すちょっと前、一番胸が張られているとき)に
これらのストレスがかかります。
前腕屈筋群を上手く使えないのも要因とされています。

軟骨障害はレントゲンで変化がみられる頃には進行期であるため、
超音波画像観察装置を用いて早期に発見することが大切です。
早期例ではシーネ固定などの保存療法が有効ですが、
3か月以上の安静治療でよくならない例では手術が選択されることもあります。

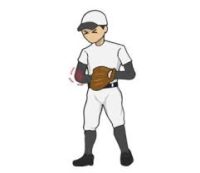
投げると肩が痛いと思った時「インターナル インピンジメント」というものがあります。
インピンジメントとは衝突と言う意味です。
インターナル インピンジメントは後上方関節唇と腱板深層の衝突によって痛みが出ているものをいいます。
レイトコッキングフェイズで肩関節後方に痛みが出ます。
後上方関節唇損傷と関節包面断裂を合併しているものが多いとされています。
ほとんどの投球障害は良くない投球フォームに原因があります。
良い投球フォームをとりたくても、身体的な問題でとれないことも多くあります。
やりたいことがそもそも間違ってることもあります。
急速に身長が伸びる時期は、柔軟性を低下させ、投球フォームに影響を与えます。
指導者はフォームを見るのはもちろんですが、指導者が言っていることが出来ない身体なのか、言ってることがそもそも間違っているのかも常に確認しながら進めていく必要があります。
肩が痛くて困っている野球少年は大勢います。
ボールを投げないだけで治ってしまうケースはたくさんあります。
もちろん投げない間も傷めた原因を考えてアプローチして、二度と傷めないようにしていくのですが。
投げながら治すというのはないと思っていいでしょう。

小児期の肘の内側上科顆靭帯付着部の剥離骨折はリトルリーガーズエルボーと呼ばれます。
小児期は剥離骨折が完全に治癒していなくても数週間で痛みがなくなることがあるので治ったと思いがちですが、青年期になってより力強い投球をするようになると、内側の不安定性のため痛みが出てくることがあります。
靭帯部分の損傷は中学生以降に出てくることが多いです。
中学生、高校生では慢性型が多いのに対し、大学生以上になると急性型が多くなります。

投球動作での腱板損傷は関節包面で起きることが多いです。
コッキングフェイズで最大外転、外旋位のとき上腕骨頭は外旋しながら下方へ転がり運動と滑り運動がおこるため
大結節も後下方へ位置が変わります。
大結節の位置が変わるのに伴って棘上筋も下方に走行が変わるのですが、その時に関節窩上縁がエッジとなり、
関節包面と関節窩上縁との摩擦で腱板の関節包面の損傷が起きるとされています。
このような現象はinternal impingementと呼ばれています。

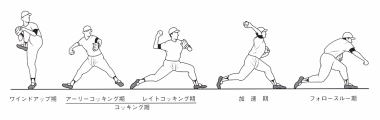
投球は始動から動作の終了まで位相に分けられます。
位相を理解することで、投球に関する話のときに共通の言語で話すことができるし、評価もしやすくなります。
痛みが出る相は、痛みが出る相そのものももちろん問題ですが、その前の相に原因があることが多いです。
前後の位相との関連性や連続性を理解することも必要です。
①ワインドアップ期:投球動作の準備段階。動作開始から非投球側の脚が一番高く挙がるところまで。
②アーリーコッキング期:非投球側の足が地面に接地するまで。
③レイトコッキング期:投球側の肩が最大外旋位になるまで。
④アクセレレーション期:最大外旋位からボールをリリースするまで。
⑤フォロースルー期:リリース以降減速動作を行い、投球動作が終了するまで。
ワインドアップ期の前には普段の姿勢があります。
普段の姿勢が投球に大きく影響を及ぼします。
ピッチャーでは股関節内旋制限があると、ワインドアップ期に体幹を反投球方向に傾けたり、
コッキング期で軸足のknee-inで股関節内旋を出すなどの代償動作が出ます。
そのため投球方向へのスムーズな体重移動が妨げられることがあります。
股関節の機能の回復で投球動作が変わる人もいます。